Представьте невидимую цепную реакцию: бокал за бокалом, день за днём алкоголь незаметно разрушает самое ценное — мозг. Алкогольная энцефалопатия — это реальность тысяч людей, столкнувшихся с тяжёлыми последствиями длительного употребления спиртного. Почему у одних алкоголиков развиваются лишь лёгкие проблемы с памятью, а у других наступает полная деградация личности? Что происходит внутри черепной коробки, когда этанол становится постоянным спутником? И главное — можно ли повернуть процесс вспять?[1]
Мы разберём всё о поражении головного мозга от алкоголя: от первых тревожных звоночков до критических состояний, требующих госпитализации. Только честная информация, которая поможет вовремя распознать опасность.
Алкогольная энцефалопатия — что это такое простыми словами
Слово «энцефалопатия» означает «болезнь мозга». Приставка «алкогольная» указывает на причину — хроническую интоксикацию этанолом. Это комплекс органических изменений в нервной системе, когда нейроны страдают от двойного удара: прямого токсического действия алкоголя и его метаболитов (ацетальдегида) плюс острого дефицита витамина B1 (тиамина).
Почему именно тиамин? Этот витамин критически важен для энергетического обмена в клетках мозга. При злоупотреблении алкоголем организм не только перестаёт нормально усваивать витамины группы B, но и активно «выгоняет» их из тканей. Одновременно нарушается работа печени, страдают сосуды, и мозг оказывается в условиях энергетического голода. Так формируется энцефалопатия алкогольного генеза.[2]
Важно не путать энцефалопатию с энцефалитом: последний — воспалительное заболевание, а энцефалопатия — дегенеративный токсико-метаболический процесс.
Кому грозит? В первую очередь людям с хроническим алкоголизмом 2–3 стадии, особенно тем, кто пренебрегает питанием. Иногда острые формы возникают после многодневных запоев с тяжёлой интоксикацией.
Код по МКБ-10: G31.2 (алкогольная энцефалопатия)
В Международной классификации болезней 10-го пересмотра (МКБ-10) алкогольная энцефалопатия имеет шифр G31.2. Этот код используют врачи для постановки диагноза и ведения документации. Он находится в разделе «Другие дегенеративные болезни нервной системы», что подчёркивает органическую природу поражения.[1]
Диагноз ставится на основании клинической картины, анамнеза злоупотребления алкоголем и результатов обследований. Код G31.2 говорит: здесь не просто «похмелье», а серьёзное органическое поражение мозга, требующее комплексной помощи.
Симптомы алкогольной энцефалопатии
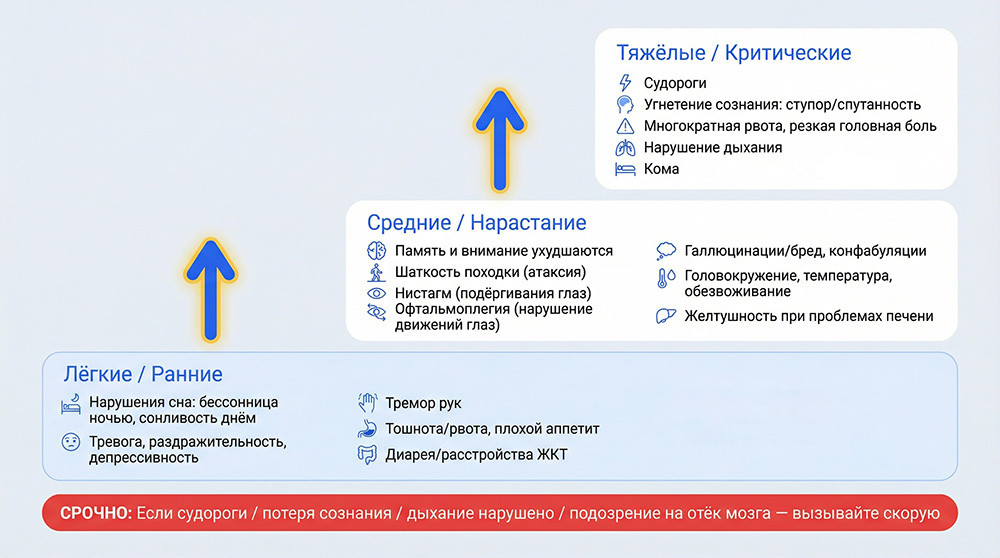
Ранние проявления (сон, настроение, тремор, головная боль, ЖКТ)
На начальных этапах алкогольная болезнь мозга проявляется «мелочами», которые легко списать на стресс. Нарушения сна: ночью бессонница, днём сонливость. Настроение скачет — то беспричинная тревога и страх без видимых причин, то раздражительность и агрессивность, то депрессия при алкоголизме.
Характерны головные боли — тупые, давящие. Появляется тремор рук при алкоголизме — дрожание пальцев, затем дрожание языка и век, мышечная слабость и боли в мышцах. Со стороны ЖКТ: тошнота и рвота при интоксикации, плохой аппетит при запое, диарея. Всё это признаки хронической алкогольной интоксикации.
Неврологические и психические симптомы при нарастании тяжести
При углублении поражения симптомы становятся явными:
• Когнитивные нарушения у алкоголиков: снижение памяти и внимания, замедленное мышление. Провалы памяти при алкоголизме — от краткосрочных до стойких.
• Двигательные расстройства: атаксия и шаткость походки (поражение мозжечка), алкогольная атаксия, нистагм — непроизвольные подёргивания глазных яблок.
• Офтальмоплегия — нарушение движений глаз, грозный признак поражения черепных нервов.
• Психотические явления: бред и галлюцинации на фоне алкоголя. Конфабуляции — ложные воспоминания, принимаемые за реальность.
• Вегетативные симптомы: головокружение после запоя, высокая температура при энцефалопатии, обезвоживание, желтушность кожи при циррозе (печень и алкоголь).
Причины и патогенез
Роль дефицита витамина B1 (тиамин)
Ключевая фигура — дефицит тиамина (витамин B1 и мозг). Тиамин критичен для углеводного обмена и выработки энергии в нейронах. Без него клетки мозга «голодают».
При хроническом алкоголизме формируется гиповитаминоз у зависимых: недостаток в рационе, нарушение всасывания (алкоголь повреждает ЖКТ), усиленный расход. Результат — метаболический кризис в мозге.[3]
Токсическое действие этанола/ацетальдегида, сосудистые и печёночные факторы
Сам этанол и ацетальдегид обладают прямым нейротоксическим эффектом. Ацетальдегид и нейротоксичность — повреждение нейронов, нарушение работы нейромедиаторов (дофамин, серотонин при злоупотреблении), гибель клеток.
Параллельно происходит вред этанола для сосудов мозга: нарушается микроциркуляция, повреждается гематоэнцефалический барьер. Печёночная энцефалопатия и алкоголь: при циррозе в кровь поступают аммиак и токсины, дополнительно «бьющие» по мозгу. Это приводит к последствиям для нервной системы и социальной деградации.
Формы и классификация
Острая алкогольная энцефалопатия
Острая форма развивается внезапно, часто на фоне запоя. Ранние признаки — усиление тревоги, бессонница, тошнота, потеря аппетита. Затем психозы: спутанность, галлюцинации, возбуждение. Неврологические симптомы нарастают быстро: судороги на фоне запоя, нистагм, офтальмоплегия, атаксия. Без лечения — кома, отёк мозга, смерть.
Наиболее известный вариант — энцефалопатия Гайе—Вернике.[2]
Хроническая форма
Хроническая алкогольная энцефалопатия формируется годами. Это стойкое поражение с необратимыми изменениями: вялость, заторможенность, деградация личности, эмоциональная тупость, снижение критики.
Хроническая форма энцефалопатии сочетается с циррозом, полиневропатией, сердечно-сосудистыми нарушениями. Даже при отказе от алкоголя большая часть симптомов остаётся.
Клинические варианты: Гайе—Вернике, Корсаковский синдром
Энцефалопатия Гайе—Вернике — острое состояние при критическом дефиците B1. Типична триада: спутанность сознания, глазодвигательные нарушения (нистагм, офтальмоплегия), атаксия (шаткость походки). Без срочной витаминотерапии тиамином высок риск комы.

Корсаковский синдром — хроническая стадия после Вернике. Главное — тяжёлые нарушения памяти: фиксационная амнезия, забывчивость недавних событий. Характерны конфабуляции — «заполнение» пробелов выдуманными событиями. Провалы памяти при алкоголизме могут быть необратимыми.[4]
Осложнения и последствия
Отёк головного мозга при алкогольной интоксикации (как распознать, чем опасен)
Отёк мозга — грозное осложнение острой интоксикации. Токсины приводят к накоплению жидкости в мозговой ткани, повышая внутричерепное давление и алкоголь-индуцированные нарушения.
Симптомы: резкая головная боль, многократная рвота, угнетение сознания (до комы), судороги, нарушения дыхания. Иногда признаки менингеальной симптоматики.
Кома, инвалидизация, летальные исходы
Без вмешательства осложнения алкоголизма приводят к коме при отравлении алкоголем. Даже после выхода часто остаются стойкие неврологические дефекты: параличи, когнитивные нарушения, инвалидизация при энцефалопатии.
Летальные исходы — печальная реальность. Смертность при остром синдроме Вернике без лечения достигает 10–20%.
Когда нужно обращаться к врачу/вызывать скорую
Когда вызывать скорую при запое? Триггеры срочности:
• Судороги — любые эпизоды требуют немедленной оценки.
• Потеря сознания — если человек не реагирует.
• Резкая спутанность сознания, галлюцинации с возбуждением.
• Признаки отёка мозга: нестерпимая головная боль, фонтанирующая рвота, угнетение дыхания.
• Менингеальная симптоматика, признаки дыхательной недостаточности.
Опасность самостоятельного лечения огромна. Первая помощь при отравлении алкоголем дома: уложить на бок, обеспечить воздух, вызвать скорую.
Когда обращаться к врачу при симптомах, не требующих экстренной помощи? При нарастающих проблемах с памятью, координацией, треморе, нарушениях сна на фоне алкоголя — консультация психиатр-нарколог необходима.
Диагностика
Неврологический осмотр — врач оценивает сознание, рефлексы, координацию, движения глаз, мышечный тонус.
Анамнез — беседа о длительности и объёме употребления алкоголя, питании, хронических болезнях.
Анализы: анализы на витамины группы B (уровень тиамина), биохимия крови (печёночные пробы, электролиты), токсикология.
Инструментальная диагностика:
• МРТ при энцефалопатии — «золотой стандарт». Видны атрофия мозга, очаги повреждения в таламусе, мозжечке.[4]
• КТ головного мозга — для исключения кровоизлияний, опухолей, отёка.
• Диагностика исключения инсульта — важно убедиться, что причина не в остром нарушении кровообращения. Инсульты и алкоголь часто связаны.
Все данные позволяют поставить диагноз G31.2.
Лечение и профилактика
Неотложная помощь при остром состоянии (стационар, детокс, витаминотерапия с тиамином)
При остром состоянии пациента госпитализируют в стационар, часто в реанимацию.
Первоочередные меры:
• Детоксикация от алкоголя — капельницы при отравлении алкоголем для восстановления баланса, вывода токсинов.
• Витаминотерапия тиамином — ключевой момент! B1 внутривенно в высоких дозах (100–500 мг/сутки).[5]
• Противосудорожные препараты, коррекция печёночной недостаточности, контроль внутричерепного давления.
Detox стационар — необходимость, помощь нарколога необходима круглосуточно.
Поддерживающее лечение и восстановление (питание, отказ от алкоголя, психотерапевтические и реабилитационные меры)
После острого периода — долгий путь восстановления. Главное условие — полный отказ от алкоголя.
Питание при дефиците витаминов: диета богатая белком, витаминами B, омега-3. Нейропротекция и витамины — препараты, поддерживающие нервную систему. Восстановление нервных клеток ограничено, но можно улучшить работу сохранившихся.

Когнитивная реабилитация — занятия с нейропсихологом. Психологическая помощь зависимому — работа с психотерапевтом, группы поддержки. Поддержка для родственников также важна.
Мотивация на лечение — без желания измениться результат нестабилен. Стационарное лечение алкоголизма может длиться месяцы, реабилитация алкоголиков требует времени.
Профилактика рецидивов
Отказ от спиртного навсегда — единственный способ. Но как удержаться? Избегать триггеров, посещать группы поддержки, принимать препараты (снижающие тягу), вести здоровый образ жизни.
Профилактика рецидива — это система поддержки и выработка новых привычек. В нашей клинике специалисты работают комплексно — от детоксикации до долгосрочного сопровождения. Профилактика для семьи и самого пациента.
Прогноз
Можно ли вылечить энцефалопатию? Зависит от факторов:
- Сроки злоупотребления и тяжесть. При годах поражения обратить всё невозможно. При ранних стадиях многие симптомы обратимы.
- Своевременность терапии. Прогноз при раннем лечении лучше: витаминотерапия в первые дни Вернике может восстановить человека.[5]
- Полный отказ от алкоголя. Если пациент продолжает пить — прогноз плохой. Восстановление после запоя требует абсолютной трезвости.
- Сопутствующие болезни. Цирроз, сердечная недостаточность ухудшают прогноз. Инвалидность из-за алкоголя — не редкость.
Сколько живут с энцефалопатией? При лёгкой форме с терапией — можно жить десятилетиями. При острых тяжёлых формах без лечения летальность высока. Осложнения при отсутствии терапии — это деградация, потеря памяти, невозможность работать. Но при своевременном обращении многое можно исправить.
Алкогольная энцефалопатия — серьёзное предупреждение. Мозг способен на восстановление, но его ресурсы не бесконечны. Каждая доза после первых симптомов — шаг к точке невозврата.
АлкоМед — место, где специалисты помогают вернуть контроль над жизнью, здесь не осуждают, здесь понимают и знают, как помочь.
Обращение за помощью — проявление силы. Ваш мозг, здоровье, жизнь заслуживают второго шанса. И этот шанс реален, если сделать первый шаг — сегодня.
Это повреждение головного мозга от алкоголя, усугублённое дефицитом витамина B1 (тиамина). Нейроны страдают от токсического действия этанола и ацетальдегида, нарушается память, координация, поведение.
G31.2 — так кодируется алкогольная энцефалопатия в международной классификации болезней.
Нарушения сна, тремор рук при алкоголизме, головные боли, раздражительность и агрессивность, депрессия при алкоголизме, тошнота, плохой аппетит при запое.
Острая алкогольная энцефалопатия развивается внезапно после запоя: спутанность сознания, судороги, галлюцинации. Хроническая форма энцефалопатии формируется годами, проявляется стойким снижением памяти и внимания, деградацией личности.
Энцефалопатия Гайе—Вернике — острое состояние при дефиците B1: спутанность, офтальмоплегия, атаксия. Корсаковский синдром — хроническая стадия с тяжёлыми провалами памяти при алкоголизме и конфабуляциями.
При судорогах на фоне запоя, потере сознания, резкой спутанности, признаках отёка мозга (нестерпимая головная боль, рвота, угнетение дыхания).
Стационарное лечение: детоксикация от алкоголя, витаминотерапия тиамином внутривенно, затем реабилитация алкоголиков с полным отказом от спиртного.
Прогноз при раннем лечении благоприятный. При затяжных случаях многие симптомы остаются. Восстановление после запоя требует абсолютной трезвости.
Список литературы
- Захр Н.М., Кауфман К.Л., Харпер К.Г. Клинические и патологические особенности поражения головного мозга, связанного с употреблением алкоголя. Nat Rev Neurol. 2011 май;7(5):284-94. doi: 10.1038/nrneurol.2011.42. Epub 2011 Apr 12. PMID: 21487421; PMCID: PMC8121189. https://pubmed.ncbi.nlm.nih.gov/21487421/
- Чандракумар А, Бхардвадж А, ‘т Джонг ГВ. Обзор расстройств, связанных с дефицитом тиамина: энцефалопатия Вернике и психоз Корсакова. J Basic Clin Physiol Pharmacol. 2018 Oct 2;30(2):153-162. doi: 10.1515/jbcpp-2018-0075. PMID: 30281514. https://pubmed.ncbi.nlm.nih.gov/30281514/
- Мартин П.Р., Синглтон К.К., Хиллер-Штурмхёфель С. Роль дефицита тиамина в алкогольной болезни головного мозга. Alcohol Res Health. 2003;27(2):134-42. PMID: 15303623; PMCID: PMC6668887. https://pubmed.ncbi.nlm.nih.gov/15303623/
- Батарфи МА. Дефицит тиамина и повреждение головного мозга: нейроанатомические изменения при синдроме Вернике-Корсакова. Cureus. 2025 18 сентября;17(9):e92643. doi: 10.7759/cureus.92643. PMID: 41111858; PMCID: PMC12535404. https://pubmed.ncbi.nlm.nih.gov/41111858/
- Латт Н., Доре Г. Тиамин в лечении энцефалопатии Вернике у пациентов с расстройствами, связанными с употреблением алкоголя. Intern Med J. 2014 сентябрь;44(9):911-5. doi: 10.1111/imj.12522. PMID: 25201422. https://pubmed.ncbi.nlm.nih.gov/25201422/












